Gūžas locītava ir lielākā locītava cilvēka ķermenī. Katru dienu viņš veic tūkstošiem kustību, ejot, skrienot, kāpjot pa kāpnēm un veicot fiziskus vingrinājumus. Pastāvīgas slodzes, iekaisuma procesi, traumas un slimības var izraisīt koksalģiju - sāpes gūžas locītavā. Ir nepieciešams pēc iespējas ātrāk noskaidrot tā rašanās cēloni, lai izvairītos no pārvietošanās ierobežojumiem un invaliditātes.
Sāpju sajūtu klasifikācija
Vizītes laikā pie ārsta ir nepieciešams detalizēti aprakstīt sāpju raksturu: to smaguma pakāpi, intensitāti, biežumu - no tā ir atkarīga diagnozes precizitāte. Atkarībā no sāpju rakstura tās var būt:
- Pikants.Šajā gadījumā sāpes ir intensīvas, pat nepanesamas. Tas var parādīties pēkšņi un arī pēkšņi pazust. Parasti pacients ar akūtām sāpēm var diezgan precīzi norādīt to lokalizācijas zonu. Akūtas sāpes var izstarot, izplatoties uz vietām, kas ir vistuvāk patoloģijas avotam.
- Sāpes.Sāpes nav tik intensīvas, dažreiz tās var izjust kā diskomfortu un tām nav precīzas lokalizācijas. Sāpes var pastiprināties kustību laikā vai pēc slodzes un uz laiku pazust.
- Hronisks.Šajā kategorijā parasti ietilpst sāpes, kas rodas ar dažādu regularitāti ilgāk par sešiem mēnešiem. Hroniskas sāpes parasti ir visgrūtāk ārstējamas.
Iespējamie sāpju avoti
Galvenie sāpju cēloņi gūžas locītavā ir:
- traumas,
- infekcijas slimības,
- iekaisuma procesi,
- deģeneratīvas audu izmaiņas,
- muskuļu un skeleta sistēmas attīstības patoloģijas.
Traumas
Ar traumatiskiem gūžas locītavas un augšstilba kaula bojājumiem sāpes rodas nekavējoties, ko pavada audu apsārtums un pietūkums, ekstremitāšu mobilitātes ierobežošana un plašu hematomu veidošanās. Atkarībā no bojājuma smaguma, sāpes var būt vairāk vai mazāk intensīvas.
Sitot vai nokrītot uz sāniem, var rasties mīksto audu zilumi. To raksturo hematomu veidošanās, sāpes bojājuma vietā pastiprinās palpējot. Atšķirībā no mežģījuma un lūzuma, ar sasitumu nav ievainotās kājas kustīguma ierobežojumu, nav vizuāli saskatāmu deformāciju, un ekstremitāte pilnībā saglabā savas funkcijas.
Gūžas locītavas izmežģījums veselam cilvēkam var notikt tikai ļoti spēcīgas fiziskas ietekmes gadījumā, piemēram, krītot no liela augstuma vai autoavārijā.
Ekstremitāte ieņem piespiedu rotācijas stāvokli, visbiežāk uz iekšu, retāk uz āru. Sāpes ir intensīvas, kopā ar pietūkumu, nejutīgumu (ja tiek ietekmēti nervi), cietušais nevar pārvietot ievainoto ekstremitāšu.
Ciskas kaula kakliņa lūzums
Sāpju cēlonis gūžas locītavā var būt augšstilba kaula kakliņa integritātes pārkāpums – trauma, kas pārsvarā skar vecāka gadagājuma sievietes, kuras pārkāpušas 60 gadu slieksni. Ar vecumu saistītas un hormonālas izmaiņas organismā pēc menopauzes paātrina kalcija izskalošanās procesu, padarot kaulus trauslus un trauslus pat ar nelielu iedarbību. Kritiens, zilums vai pat neuzmanīga kustība var izraisīt augšstilba kaula lūzumu tā plānākajā vietā, kur diafīze savienojas ar gūžas locītavā iestrādāto galvu.
Gūžas kaula lūzuma simptomi ir:
- sāpes iegurņa rajonā, kas izstaro cirkšņos un muguras lejasdaļā, ko pastiprina piesitiens pa papēdi;
- ievainotās kājas saīsināšana;
- ierobežota mobilitāte, nespēja atbalstīties uz ievainoto kāju;
- ekstremitātes ārējais rotācijas stāvoklis;
- "Iestrēguša papēža" sindroms – nespēja pacelt taisno kāju no virsmas no guļus stāvokļa.
Var tikt ietekmēts augšstilba kaula kakliņa lūzums - šajā gadījumā kaulu fragmenti iespiežas viens otrā. Šajā gadījumā ekstremitātes funkcijas var būt daļēji vai pat pilnībā saglabātas, bet, sadrupinot fragmentus, traumas pazīmes parādīsies pilnībā. Šādas traumas gadījumā nepieciešama tūlītēja iejaukšanās, tādēļ, ja ir aizdomas par lūzumu, pēc iespējas ātrāk jāmeklē medicīniskā palīdzība.
Iekaisuma procesi
Viens no galvenajiem koksalģijas cēloņiem ir iekaisuma procesi locītavas vai tās apkārtnes audos.
Artrīts ir locītavas skrimšļa audu iekaisums. Cēloņi var būt infekcijas, hroniskas traumas, vielmaiņas traucējumi, pārmērīgs stress, sistēmiskas saistaudu slimības. Slimības simptomi papildus sāpēm, kas pastiprinās pēc slodzes vai naktī, ir audu apsārtums un pietūkums skartās locītavas zonā, lokāla temperatūras paaugstināšanās un kājas mobilitātes ierobežojums.
Reimatoīdais artrīts ir sistēmiska autoimūna rakstura saistaudu slimība. Sievietes ir jutīgākas pret šo slimību. Tas skar gan mazās, gan lielās locītavas, visbiežāk pāru locītavas. Reimatoīdā artrīta raksturīgie simptomi:
- sāpes locītavās, kas pasliktinās naktī un samazinās pēc kustības;
- zemādas blīvējumu veidošanās skartās locītavas zonā, tā sauktie reimatiskie mezgliņi;
- apsārtums, pietūkums un lokāla temperatūras paaugstināšanās skartajās locītavās.
Bursīts ir iekaisuma process, kas attīstās locītavas sinoviālajā bursā, ko pavada patoloģiska eksudatīvā šķidruma uzkrāšanās locītavas audos. Par galvenajiem slimības attīstības cēloņiem uzskata traumas, pārmērīgu fizisko slodzi, infekcijas un dažādu etioloģiju artrīta komplikācijas. Sāpes no bursīta rodas dziļi iekšpusē, izplatoties uz ārējo virsmu.
Ankilozējošais spondilīts ir idiopātiska slimība, tas ir, vairumā gadījumu nav iespējams noteikt precīzus tā rašanās cēloņus. Pastāv pieņēmums, ka patoloģija ir ģenētiski noteikta, un tās attīstībā lielu lomu spēlē iedzimta predispozīcija.
Visbiežāk slimības izpausme notiek 20-30 gadu vecumā, tās pirmie simptomi ir sāpes muguras lejasdaļā, gurnos un sēžamvietā, pastiprināšanās naktī, stīvums, strauji attīstās ankiloze – locītavu nekustīgums. Vēlākos posmos, ja to neārstē, slimība izraisa smagas locītavu audu deformācijas, kas izraisa dziļu invaliditāti.
Deģeneratīvas audu izmaiņas
Koksartroze jeb gūžas locītavu osteoartrīts – deģeneratīvas izmaiņas skrimšļa audos – ir izplatīts koksalģijas cēlonis cilvēkiem vecumā virs 40-45 gadiem. Slimība ir hroniska un nepārtraukti progresē. Par tās attīstības cēloņiem tiek uzskatīti hroniski ievainojumi, iedzimta predispozīcija, ar vecumu saistītas izmaiņas, vienlaicīgas locītavu iekaisuma slimības. Jauniešiem koksartrozes attīstība var būt saistīta ar iedzimtu gūžas locītavas displāziju.
Patoloģijas simptomi:
- sāpes cirkšņos, muguras lejasdaļā, sēžamvietā, augšstilbā, kas palielinās kustībā un mazinās miera stāvoklī;
- muskuļu vājums;
- intermitējoša klucīša, "pīles" gaita ar abpusēju locītavu bojājumu;
- ekstremitāšu disfunkcija, grūtības ar nolaupīšanu, addukciju, rotāciju.
Infekcijas slimības
Infekciozais artrīts, kas ir arī bieži sastopams koksalģijas cēlonis, var attīstīties patogēniem mikroorganismiem, kas ar asinsriti nokļūst locītavu audos no attāla vīrusu vai bakteriālas infekcijas fokusa. Var izraisīt streptokoki, stafilokoki, Pseudomonas aeruginosa un tuberkulozes baciļi, spirochetes pallidum, gripas vīruss un citi izraisītāji.
Infekciozā artrīta gadījumā locītavu sāpes pavada apkārtējo audu apsārtums un pietūkums, kā arī vispārēji simptomi - drudzis, savārgums un vājums.
Citi iemesli
Papildus traumām, iekaisumiem un infekcijām sāpes gūžas locītavā var izraisīt:
- Inervācijas traucējumi.Iekaisums un saspiestas nervu saknes, īpaši sēžas nervs, var izraisīt sāpes gūžā, cirkšņa trīsstūrī un sēžamvietā.
- Neoplazmu veidošanās, ieskaitot ļaundabīgos, locītavas audos un tās apkārtnē.
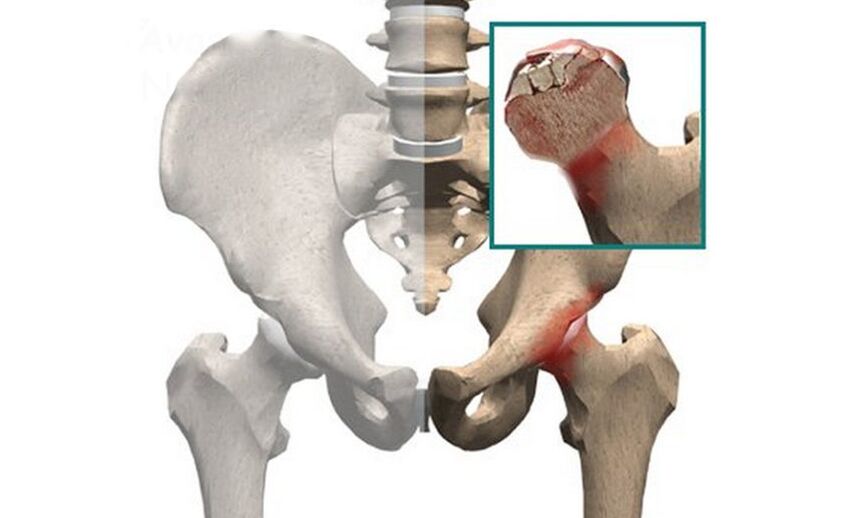
- Ciskas kaula galvas aseptiskā nekroze.Hroniska slikta asinsrite audos izraisa deģeneratīvas izmaiņas skrimšļos un kaulaudos un var izraisīt pilnīgu kaulu struktūru iznīcināšanu.
- Nepilngadīgo epifiziolīze.Hroniskas sāpes gūžas locītavā bērniem un pusaudžiem var izraisīt epifiziolīzes attīstība - augšstilba kaula galvas patoloģisks pārvietošanās, ko izraisa hormonālie traucējumi organismā. Zēni ir uzņēmīgāki pret slimību, bet retos gadījumos to diagnosticē arī meitenes. Parasti patoloģiju pavada seksuālās attīstības kavēšanās un endokrīnās sistēmas traucējumi.
Sāpes gūžas locītavās ir bieži sastopama parādība sievietēm grūtniecības 3. trimestrī. Koksalģijas cēloņi grūtniecēm:
- ķermeņa masas palielināšanās un smaguma centra nobīde, muskuļu un skeleta sistēmas slodzes pārdale;
- dabiskas hormonālās izmaiņas: īsi pirms dzemdībām sievietes ķermenis sāk ražot hormonu, kas atslābina saites;
- palielinātas dzemdes spiediens uz lieliem traukiem un nerviem, inervācijas un asinsrites traucējumi iegurņa orgānos un apakšējās ekstremitātēs;
- kalcija deficīts topošās māmiņas organismā.
Ja sāpes grūtniecības laikā izraisīja iepriekš minētie faktori, dažas nedēļas pēc piedzimšanas tām vajadzētu pazust bez pēdām. Ja mēnesi pēc bērna piedzimšanas sāpes joprojām pastāv, jums jākonsultējas ar ārstu.
Satraucoši simptomi
Sāpes gūžas locītavā ir satraucošs simptoms, kas ir obligāts ārsta apmeklējuma iemesls. Jo ātrāk tiek noteikts koksalģijas cēlonis, jo lielāka ir pilnīgas izārstēšanas iespējamība. Tomēr ir gadījumi, kad steidzami jāmeklē medicīniskā palīdzība:
- sāpes locītavas zonā rodas pēc kritiena, sitiena, sasituma vai jebkuras citas traumas, kamēr ir traucēta ekstremitātes kustīgums;
- audi ap locītavu ir sarkani un pietūkuši, un vispārējā ķermeņa temperatūra paaugstinās līdz febrila līmenim (38 un vairāk);
- ir problēmas ar defekāciju un urinēšanu.
Diagnostika
Pirmais solis, lai noteiktu gūžas sāpju cēloni, ir apmeklēt ārstu. Ķirurgs vai ortopēds apkopos anamnēzi, noskaidros sāpju raksturu, izpausmju biežumu un pakāpi, kā arī izmeklēs pacientu, lai novērtētu locītavas kustīgumu un apkārtējo audu stāvokli. Lai veiktu precīzu diagnozi, var noteikt laboratorijas un instrumentālās diagnostikas metodes:
- vispārējās, bioķīmiskās, seroloģiskās, imunoloģiskās asins analīzes;
- iegurņa kaulu, augšstilbu, gūžas locītavu rentgenogrāfija;
- locītavas audu un apkārtējo audu ultraskaņas izmeklēšana;
- MRI un datortomogrāfija, lai iegūtu precīzu skartās vietas trīsdimensiju attēlu;
- locītavas endoskopija, izmantojot zondi, kas ievietota tās dobumā;
- punkcija, lai pētītu izsvīdumu - patoloģisks šķidrums, kas uzkrājas locītavu kapsulās;
- audu biopsija.
Ārstēšanas metodes
Gūžas sāpju izraisīto stāvokļu ārstēšana ir atkarīga no pamatcēloņa. Gadījumos, kad sāpes radušās traumas dēļ, galvenā konservatīvā ārstēšanas metode būs locītavas imobilizācija; dažos gadījumos var būt nepieciešama operācija. Ja sāpēm ir iekaisuma raksturs, var izrakstīt nesteroīdos vai hormonālos pretiekaisuma līdzekļus; Vispārēju infekcijas slimību gadījumā būs nepieciešama antibiotiku terapija vai pretvīrusu zāles.
Sāpju sindroms neatkarīgi no tā rašanās cēloņa tiek mazināts, lietojot pretsāpju līdzekļus vai injekciju blokādes.
Imobilizācija
Imobilizācija visbiežāk tiek noteikta locītavu traumām. Fiksācijai var izmantot stingrus pārsējus, ģipša šinas vai plastmasas ortozes.
Narkotiku terapija
Atkarībā no koksalģijas cēloņa var izrakstīt:
- nesteroīdie pretiekaisuma līdzekļi vai glikokortikoīdi, lai atvieglotu iekaisuma procesus;
- hondroprotektori, lai palēninātu deģeneratīvas izmaiņas locītavu audos;
- antibiotikas un pretvīrusu zāles infekcioza rakstura artrīta gadījumā;
- muskuļu relaksanti, lai mazinātu muskuļu spazmas.
Fizioterapeitiskās procedūras
Rehabilitācijas stadijā pēc traumām, kā arī slimību remisijas periodā locītavu kustīguma atjaunošanai, asinsrites uzlabošanai un ekstremitāšu funkciju atjaunošanai izmanto šādas fizioterapijas metodes:
- fizioterapija,
- masāža,
- magnetoterapija,
- balneoterapija,
- lāzerterapija,
- UHF apkure,
- hirudoterapija.
Endoprotezēšana
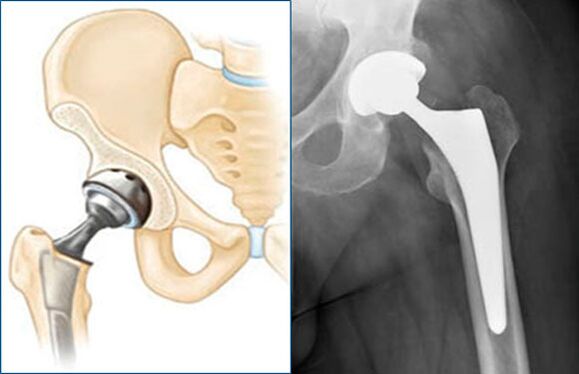
Dažos gadījumos konservatīva sāpju ārstēšana gūžas locītavā var būt neefektīva. Aseptiskā nekroze, koksartroze vēlīnā stadijā, augšstilba kaula kakliņa lūzums gados vecākiem cilvēkiem ir tiešas indikācijas endoprotezēšanas operācijām - gūžas locītavas galvas un acetabuluma nomaiņai pret protēzi, kas izgatavota no ķīmiski un bioloģiski inertiem materiāliem.
Operācija ļauj saīsināt rehabilitācijas procesu un atgriezt pacientu pilnvērtīgā kustībā.
Koksalģijas profilakse
Profilakses pasākumu kopums palīdzēs novērst sāpju rašanos gūžas locītavās, tostarp:
- regulāras fiziskās aktivitātes, lai stiprinātu muskuļus un saites;
- barojošs un sabalansēts uzturs;
- ķermeņa svara kontrole, jo liekais svars un aptaukošanās rada papildu stresu muskuļu un skeleta sistēmai;
- izvairoties no traumām un pārmērīgas fiziskās slodzes;
- slikto ieradumu noraidīšana;
- savlaicīga un adekvāta iekaisuma un infekcijas slimību ārstēšana;
- regulāras profilaktiskas apskates pie ārsta.





















